A Bexsero-ról szóló cikkünk megjelenése óta eltelt időben történt pár fejlemény e védőoltással kapcsolatban; most ezeket próbálom meg tömören összefoglalni. Annál is inkább, mert a cikk fő üzenete ugyebár épp az volt, hogy egyrészt jelenleg keveset tudunk, de másrészt ez igen hamar változhat, így szükséges is, hogy az ember kövesse ezeket az új eredményeket, adatokat. (A mai világ egyik előnye, hogy ezt elvileg akárki megteheti, hiszen rendelkezésre állnak a szükséges információforrások, jószerével csak Internet kell hozzá. Tehát bár egyáltalán nem kell, hogy ezt az eredeti szerzők írják meg, de mivel sajnos magyar nyelven nem láttam még eddig nyomát sem ilyen írásnak, így most, hogy végre jutott egy kis időm, igyekeztem ezt a hiányosságot pótolni.)
Az előbbi gondolatot fontosnak tartom hangsúlyozni: a cikkünk elsődlegesen nem azt mondta, hogy "baj van az oltással", hanem azt, hogy "még nem tudjuk hányadán állunk az oltással". Azért mondtam, hogy ezt fontosnak tartom hangsúlyozni, mert az eltelt időben én is több olyan kérdést kaptam, amiből úgy tűnt, hogy ez nem volt mindenkinek világos: amikor azt mondjuk, hogy nincs bizonyíték valami jóságára, azt nem azt jelenti, hogy nem jó, hanem azt, hogy nem tudjuk, hogy jó-e. A kettő nem ugyanaz... Épp ezért mondtuk, hogy várni kell, várhatóan amúgy nem is sokat, és okosabbak leszünk. És ez az, ami most elkezdődött.
Ezen írás kulcsüzenetei:
- Megjelentek a legelső eredmények a Bexsero klinikai – azaz tényleges megbetegedés elleni – hatásosságáról. Noha egyelőre még bizonyítóerejük korlátozott, az adatok biztatóak, legalább 80% feletti való életbeli hatásosságról tanúskodnak.
- Már több mint 1 millió oltást adtak be Angliában, e hatalmas szám fényében megnyugtató, hogy konkrét biztonsági probléma nem derült ki. Az előzetesen felmerült legaggasztóbb potenciális mellékhatásra (Kawasaki betegség) vonatkozó célirányos vizsgálat ugyan még nem készült, de első, még nem publikált eredmények szerint a betegség előfordulása nem növekedett meg; ez alacsony bizonyítóerejű, de mindenképp biztató hír.
- Szinte biztos, hogy a Bexsero semmilyen szokványos értelemben nem költséghatékony (ez persze csak az állam számára fontos szempont, aki más pénzét költi a vakcinára).
Lássuk tehát, hogy mik történtek azóta! A legfontosabb, hogy – pontosan ahogy annak idején megjósoltuk! – tényleg csak egy évet kellett várni, és elkezdtek jönni az első eredmények, mégpedig – szintén ahogy előre várható volt – mindenekelőtt Angliából, ahol 2015 szeptemberében széleskörű (szinte univerzális, 80-90%-os átoltottságot elérő) oltási programot indítottak be.
Az angolok dicséretre méltó (ilyen helyzetben persze el is várható) gyorsasággal elemezték az adatokat és közölték nyilvánosan az eredményeket. Elsőként 2016 szeptemberben a 20. International Pathogenic Neisseria Conference-en konferenciaelőadásként, majd – követve a szokásos tudományos menetrendet – október végén folyóiratközleményként is megjelentek a részletes adatok Parikh és mtsai tollából.
A főbb eredményeket az egész blogon következetesen használt szempontok szerint csoportosítva mutatom be.
Hatásosság
A hatásosságra vonatkozó bizonyítékokat az összes többi oltásnál is követett csoportosítás szerint (és az ott ismertetett terminológiát használva) mutatom be.
Longitudinális ecological vizsgálatok
...azaz annak vizsgálata, hogy az oltás bevezetése után a bevezető országban csökkent-e a megbetegedések száma (illetve ez mennyire valószínű, hogy az oltásnak tudható be, és nem egyéb, az oltás bevezetésével csak véletlenül egybeeső változás hatásának).
Ez egy olyan vizsgálat, ami a Bexsero esetében teljesen kézenfekvően elvégezhető, ráadásul bárki megteheti, hiszen a Public Health England, az angol közegészségügyi szerv, negyedévente közli az invazív meningococcalis megbetegedések számát, szerencsére szerotípus és életkor szerint bontva is.
A meningococcus C kapcsán ezen adatok feldolgozásában már szereztem némi tapasztalatot, így nem túl nagy munka árán ki tudtam másolni egy táblázatba a B típusra vonatkozó, életkor szerint bontott adatokat egészen 2011 I. negyedévig visszamenően. Így néz ki a helyzet, ha az összes adatot tekintjük:
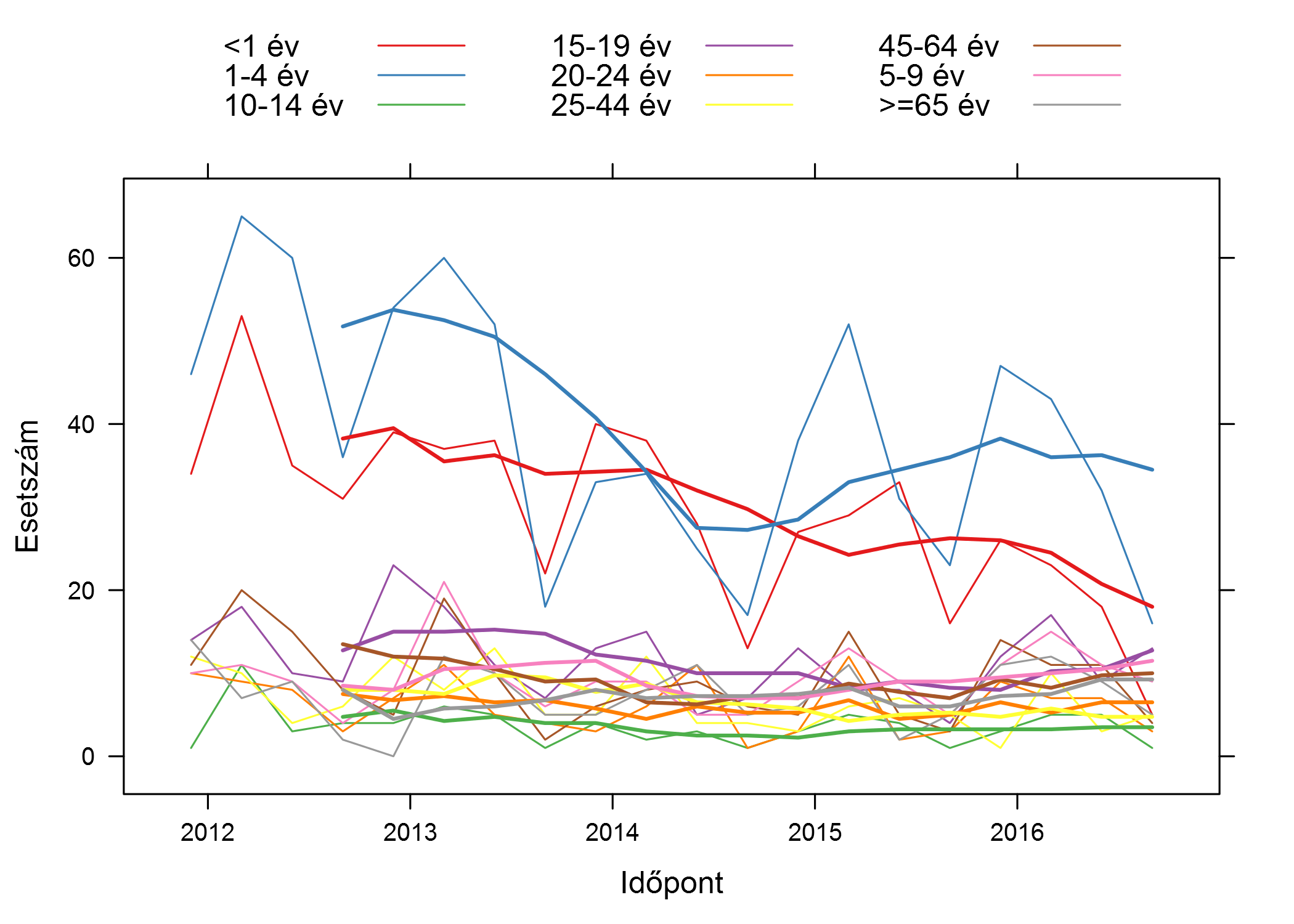 A vékony vonalak a tényadatokat jelzik, a vastag a 4 negyedéves mozgóátlag (azaz az aktuális negyedév és a megelőző három negyedév átlaga – ezért is hiányzik az első három negyedévnél). Erre azért van szükség, mert a betegségnek – mint az épp ebből az ábrából is látszik – nagyon erős szezonalitása (tehát ismétlődő éven belüli mintázata: téli maximum, nyári minimum) van, ami nehezen követhetővé teszi az alakulást, a mozgóátlag ezt simítja ki, jobban mutatva a hosszútávú trendet.
A vékony vonalak a tényadatokat jelzik, a vastag a 4 negyedéves mozgóátlag (azaz az aktuális negyedév és a megelőző három negyedév átlaga – ezért is hiányzik az első három negyedévnél). Erre azért van szükség, mert a betegségnek – mint az épp ebből az ábrából is látszik – nagyon erős szezonalitása (tehát ismétlődő éven belüli mintázata: téli maximum, nyári minimum) van, ami nehezen követhetővé teszi az alakulást, a mozgóátlag ezt simítja ki, jobban mutatva a hosszútávú trendet.
Az ábra annyiban helytelen, hogy az esetszámot, és nem a lakosságszámra vetített incidenciát mutatja, de mivel ilyen rövid idő, mindössze néhány év alatt nem rendeződött át lényegesen Anglia korfája, így ezzel nem vétünk érdemi hibát.
Emeljük ki most a mi szempontunkból legfontosabb korcsoportot, az 1 éven aluliakat:
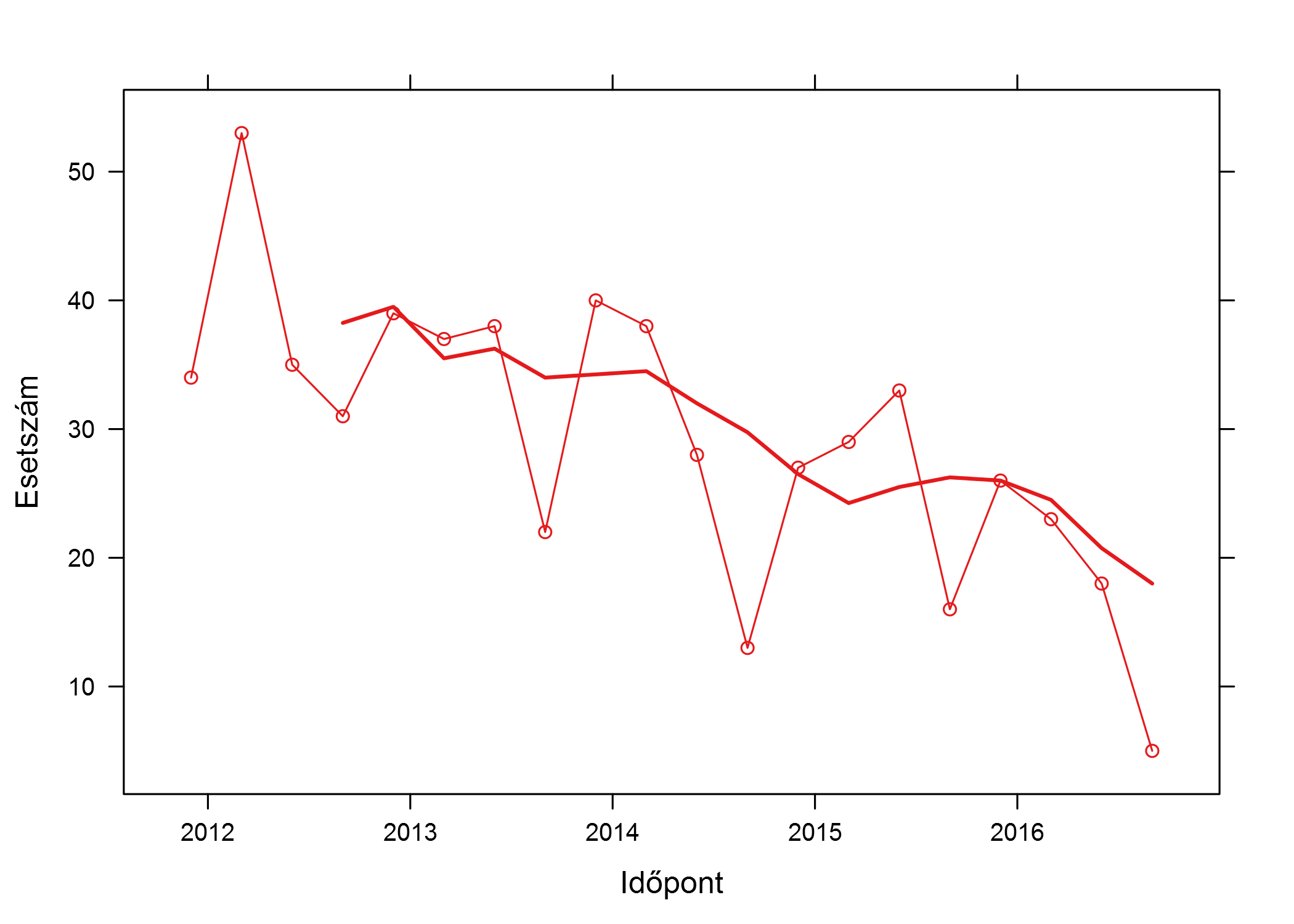 Két megállapítást egyértelműen tehetünk:
Két megállapítást egyértelműen tehetünk:
- A meningococcus B okozta invazív megbetegedések száma csökkenő trendet mutat, oltástól függetlenül is (azaz már az oltás előtt is jól érzékelhető csökkenés volt az esetszámban). Ez azért fontos, mert óvatosságra int: nem lehet egyszerűen azt nézni, hogy az oltás bevezetése utáni esetszám mennyivel alacsonyabb mint a bevezetése előtti, mert akkor az oltástól független csökkenést is az oltás hatásának tudnánk be.
- Másrészt azonban az utolsó, 2016 III. negyedévi adat, legalábbis amennyire ránézésre meg lehet állapítani, egészen kiugróan, mind a fent említett hosszútávú trenden, mind a természetes ingadozáson túlmutatón alacsony – ez lesz az oltás hatása! (Eltekintve persze az esetleges confounding-tól, tehát attól, hogy az oltás bevezetése csak véletlenül esett egybe más tényezők miatti csökkenéssel. Ezt a kérdést a vonatkozó cikkem végén részletesen is megtárgyaltam.)
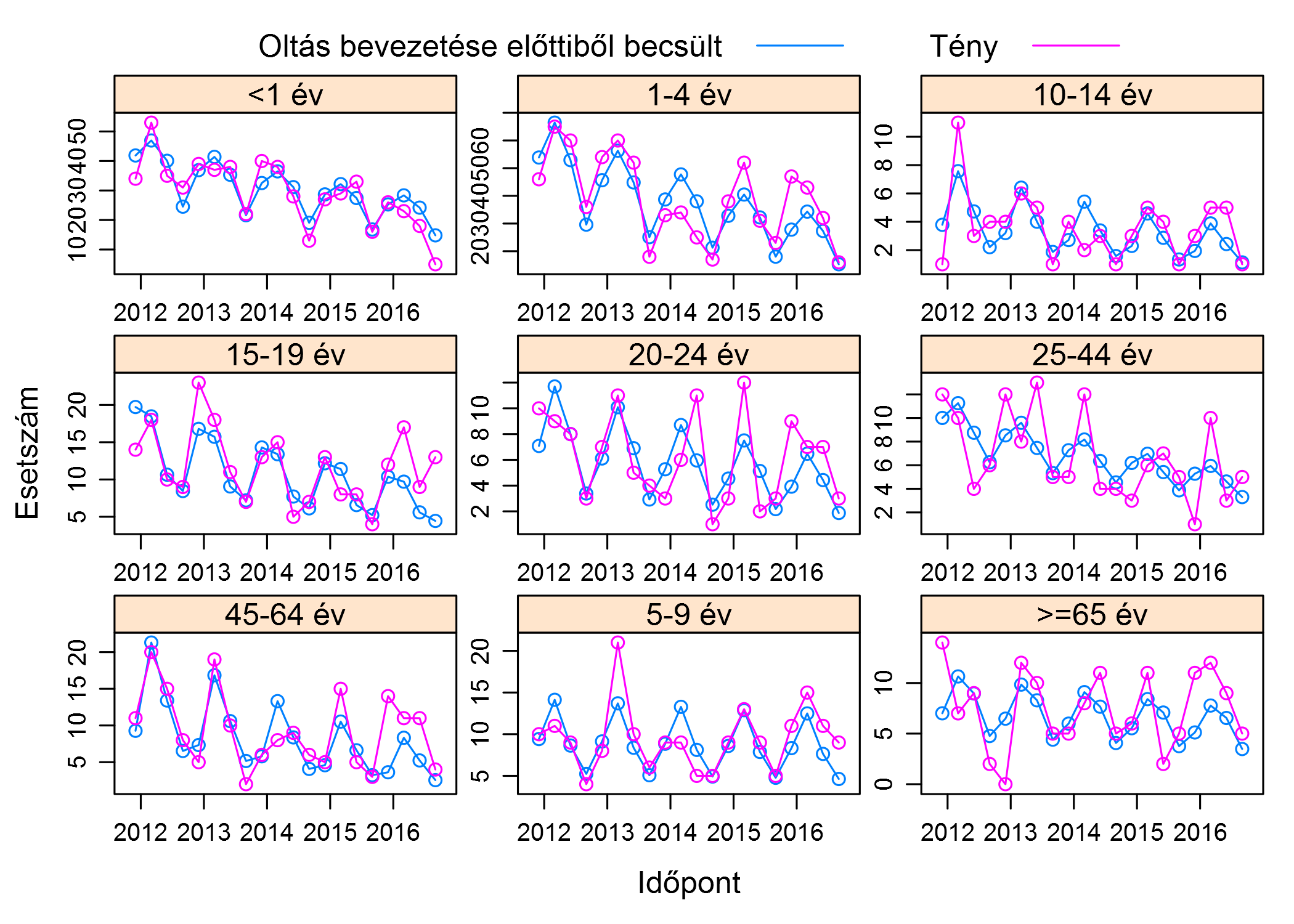
Röviden szeretném bemutatni, hogy hogyan lehet az oltás hatását a fentiekre tekintettel korrekten számszerűsíteni, hogy ne csak "ránézésre" tudjunk nyilatkozni. Az alapgondolat, hogy az oltás bevezetését megelőző évek alapján egy görbét (egyenest) illesztünk az adatokra, előrevetítjük azt az oltás érájába, és megnézzük, hogy a tényleges adatok hol vannak ehhez – tehát lényegében az oltás hiányában becsült adatokhoz, a "mi lett volna ha nem vezetjük be az oltást" adatokhoz – képest.
Ez így néz ki az összes korcsoportra (a kék görbe 2016 III. negyedév előtti része az illesztett görbe, a többi az előrevetített):
És így a mi szempontunkból legérdekesebb 1 év alatti korosztályt kiemelve:
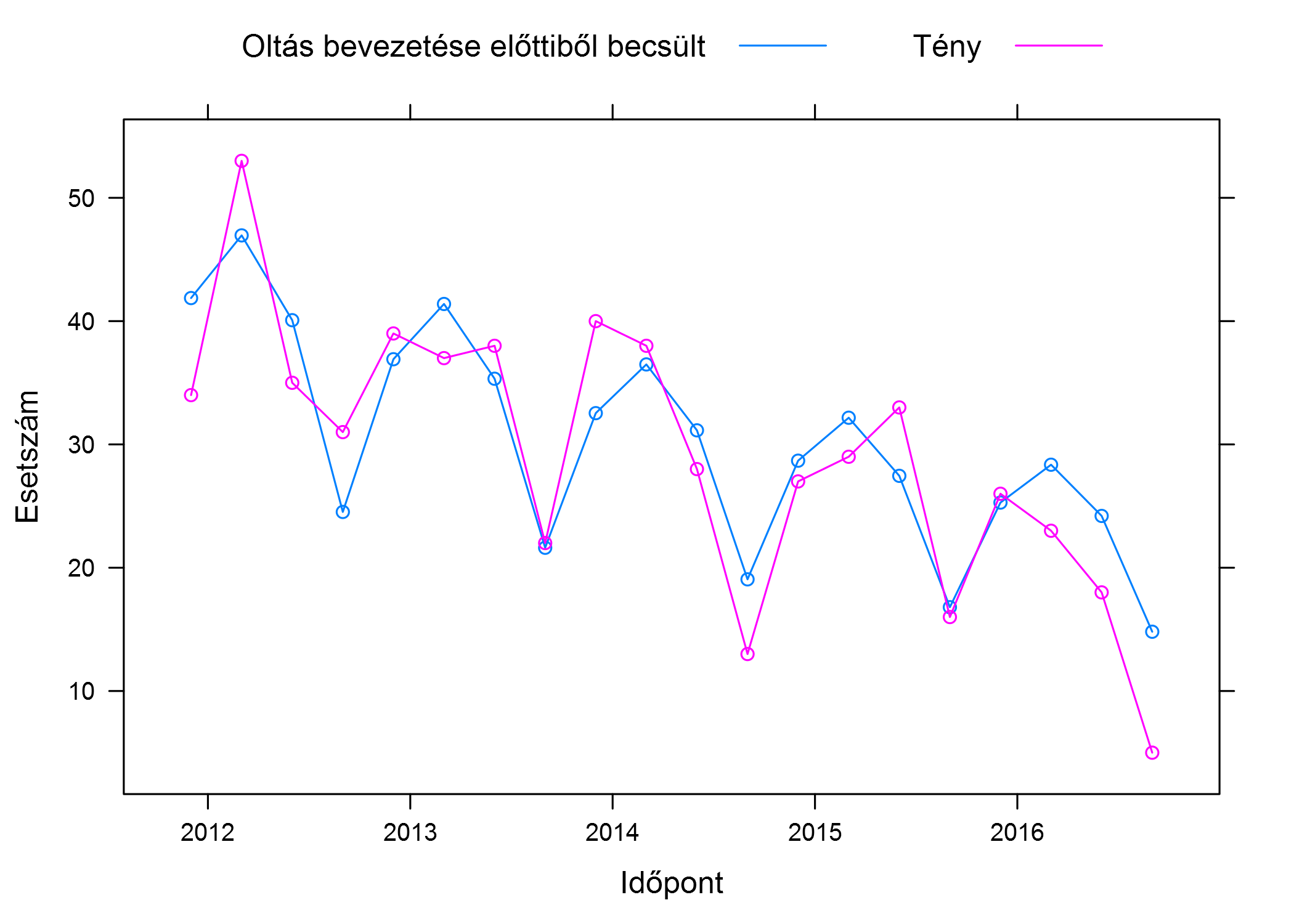
Szépen látszik, ahogy ez a modell figyelembe veszi a hosszú távú trendet is (a 2016-os becsült adatok alacsonyabban vannak, tehát oltás nélkül is vártunk volna csökkenést), így a tényadatok elmaradása ettől már az oltás tényleges hatása! A modell másik előnye, hogy lehetővé teszi a korábban már említett "természetes ingadozás" hatásának figyelembevételét is, tehát, hogy nem lehet-e, hogy ez az elmaradás csak a megbetegedések számának ingadozása miatt fordult elő (a módszereit most nem részletezem, ezzel foglalkozik az induktív statisztika).
Ez persze csak nagyon elnagyolt demonstráció volt, a valóságban számos további apróságot figyelembe kell venni (mely korcsoportok jogosultak pontosan az oltásra, mikor kapják meg az oltásaikat stb.). Parikh és mtsai a már említett cikkükben elvégezték ezt a pontosabb elemzést, és azt találták, hogy a meningococcus B esetek számának csökkenése minden oltásra jogosult korcsoportot tekintve 50%, ha figyelembe vesszük a trendet, akkor 36%. Ez a 36%-os csökkenés a szokásos kritériumok szerint olyan nagy, ami nem tudható be a természetes ingadozásnak (az ebben jártasak kedvéért: p=0,015).
Mondhatjuk akkor, hogy az oltás hatásossága 36%? Természetesen nem. Ez egy ecological elemzés volt, aggregált adatokon alapult, tehát teljesen figyelmen kívül hagytuk, hogy ki betegedett meg, például oltottság szempontjából (csak az számított, hogy hányan). Gondoljunk bele, ha volt ugyan 5 betegünk, de kivétel nélkül mind oltatlan volt, akkor az oltás hatásossága 100%! Ennek vizsgálatához azonban már finomabb adatokra van szükségünk.
Összefoglalva: e módszer bizonyítóereje korlátozott, részint az előbbi probléma miatt, részint a confounding miatt, ám igen biztató eredményeket adott. Sajnos mire elég sok gyerek beoltódott, azaz mire az oltás hatása a legkifejezettebb lehetett volna, addigra beköszöntött a nyár, amikor egyébként is kevés megbetegedés van – abban pedig nehéz megítélni, hogy volt-e csökkenés, illetve, hogy mekkora. Fél-egy év múlva sokkal okosabbak leszünk, amikor a mindig jóval nagyobb esetszámot hozó téli időszaknak is meglesznek az eredményei!
Keresztmetszeti ecological vizsgálatok
...azaz annak vizsgálata, hogy az oltást alkalmazó országokban kevesebb megbetegedés fordul-e elő mint az oltást nem, vagy kevésbé átfogóan alkalmazó országokban (illetve ez mennyire valószínű, hogy az oltásnak tudható be, és nem más, az oltottságbeli eltéréssel csak véletlenül egybeeső egyéb országok közötti eltérés hatásának).
Ilyen vizsgálat nem készült a Bexsero kapcsán, és a közeljövőben nem is várható, hogy készüljön. A probléma az, hogy az egyes európai országok között hatalmas – több mint tízszeres! – különbségek vannak, oltástól teljesen függetlenül is (tehát az oltás bevezetése előtt is) a meningococcus B okozta invazív megbetegedések incidenciájában, így még egy 50%-os, vagy akár annál nagyobb mértékű csökkenés utáni érték sem lesz perdöntő.
Az ECDC, az európai járványügyi központ szerencsére gyűjt erre vonatkozóan összehasonlítható adatokat, így könnyen leellenőrizhetjük a fenti állítást (az ábrán az összes B eset látható):
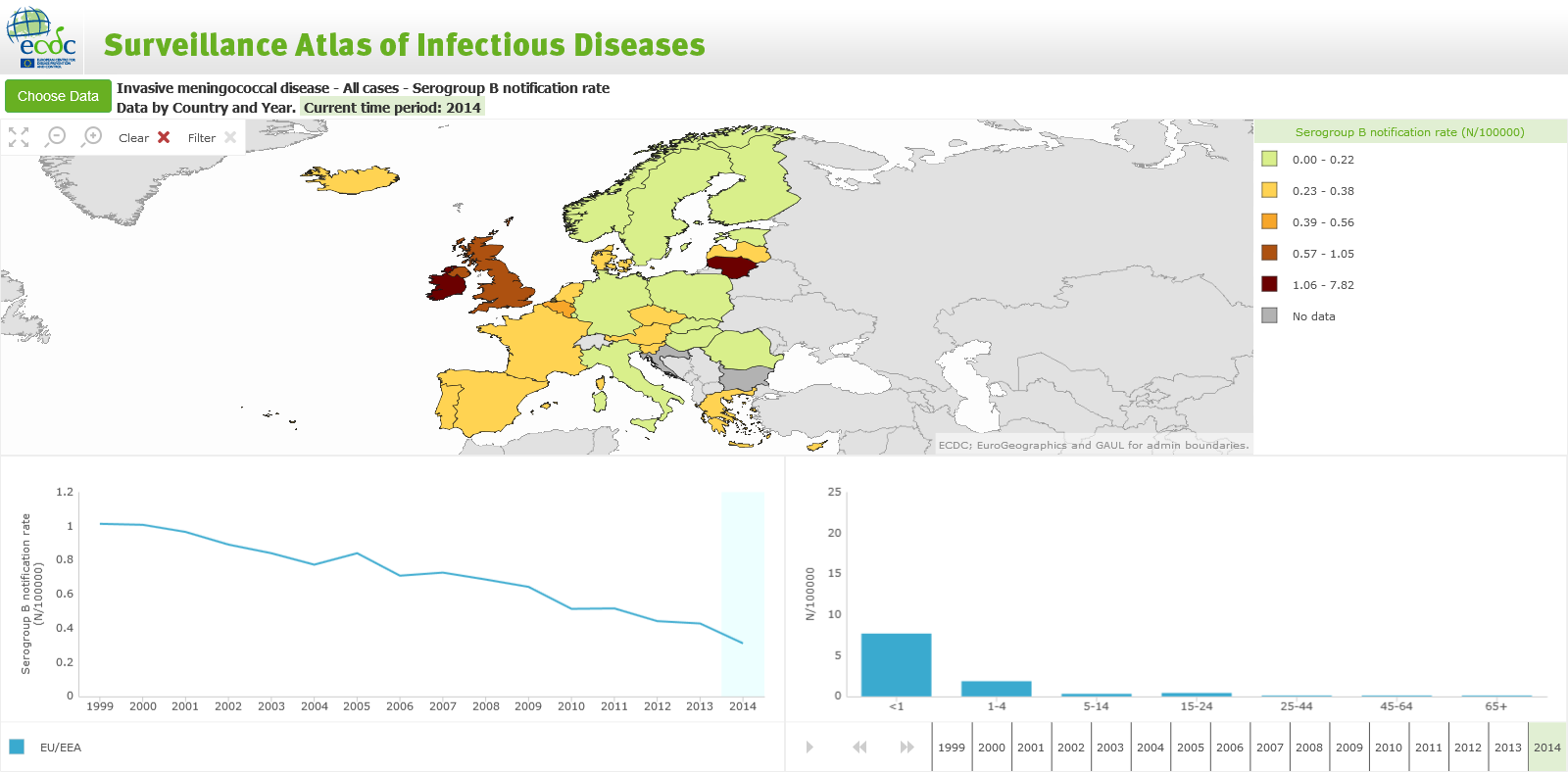
Számszerűsítve, van olyan ország, ahol közel 1,5/100 ezer fő/év az incidencia (pl. Írország), és van, ahol a 0,15/100 ezer fő/év-et sem éri el (pl. Norvégia).
(A fenti ábrából mellesleg az is látható egyrészt, hogy Magyarországon szerencsére jó a B típus járványügyi helyzete európai összehasonlításban, másrészt az is, hogy az angoloknál miért ilyen égető ez az egész kérdéskör – a legrosszabbak között van a helyzetük egész Európában.)
A megbetegedések hogyan érintik az oltottakat és az oltatlanokat
...azaz annak vizsgálata, hogy aránytalanul érintik-e a megbetegedések azokat, akik nincsenek beoltva.
Szemben az előbbi ecological vizsgálatokkal, itt már részletesebb adatokat is felhasználunk. Az egyik lehetőség, amit az angolok a mostani elemzésükben is követtek, a Farrington-féle screening. Az előbbi linken elérhető írásom ezt részletesen bemutatja, dióhéjban ez annak vizsgálata, hogy a megbetegedetteken belül mennyi az oltottak aránya: ha kisebb mint az összpopulációban, akkor az oltás hatott (és a különbség alapján számszerűen is meghatározható, hogy mennyire).
Ez ilyen formában alapvetően még mindig aggregált adatokon nyugszik, de az angolok egy lépéssel továbbmentek: nem egyszerűen az "összpopulációból" (pl. nemzeti adatokból) vették ki az átoltottságot, hanem minden egyes esethez a vele azonos korú csecsemők ugyanazon időszakban regisztrált átoltottságát kérték le az adatbázisukból. (Ez azért jó, mert kiszűri az életkor és az időszak szerinti confounding-ot. Például ha a betegség olyan, hogy biológiai okokból inkább a fiatalabbakat érinti, és az oltást valamiért az idősebbek nagyobb arányban kapják meg, akkor azt fogjuk hinni, hogy hat, akkor is, ha valójában nem, hiszen a megbetegedettek között kevesebb lesz az oltott – csak épp az életkoruk, és nem az oltás miatt! Természetesen a fordított helyzet is elképzelhető. Ez az életkor szerint confounding; ezt lehet a fenti módszerrel kiszűrni, hasonló a helyzet az időszakkal is.)
Az eredmények látványosak: a vizsgált időszakban, azaz a bevezetést követő első 10 hónapban 37 meningococcus B okozta invazív megbetegedés fordult elő, közülük 8 volt oltatlan (ebből 4 lett volna jogosult mindkét dózisra), 20 kapott egy oltást és 9 kapott két oltást. Az egy dózis hatásossága szempontjából tehát 28 megbetegedésünk van, amiből 20 kapott oltást, vagyis a megbetegedettek között 20/28=71,4% az oltottak aránya, viszont a hozzájuk fent részletezett módon illesztett, megfelelő háttérpopulációban az egy dózist kapók aránya 76,2%, így az oltás hatásossága mindössze 22,0%. (Ráadásul ez olyan közel van a 0-hoz, hogy az eltérés betudható a természetesen ingadozásnak.) Amennyiben azonban arra vagyunk kíváncsiak, hogy mennyire hatásos, ha valaki mindkét dózist megkapja, akkor az egy dózist kapókat, valamint azt a négy csecsemőt, aki nem is lett volna jogosult két dózisra, kizárjuk, így marad 9 oltott a 13 betegen belül (69,2%), miközben az átoltottság a megfelelő összpopulációban – a korrekt számítás kedvéért természetesen ezt is úgy értve, hogy az egy dózist kapottakat kizárva – 92,9% volt; ez alapján a két dózis hatásossága 82,9%!
(Az előbbi linken részletesen elmagyarázom, hogy hogyan lehet, hogy egy oltás hatásos, ráadásul nem is kicsit, ha egyszer a betegek több mint kétharmada be volt oltva, de a könnyebb követhetőség kedvéért a lényeget talán érdemes itt is megismételni. Egy egyszerű számpéldán szemléltetve: van 1000 angol gyerek, közülük 929-et beoltanak, 71-et nem. (Ugye így jön ki a 92,9%-os átoltottság.) A 929 oltottból került ki 9 beteg, a 71 oltatlan közül pedig 4. Ez tehát azt jelenti, hogy az oltott csoportban 9/929=0,97% a megbetegedés kockázata, az oltatlan csoportban pedig 4/71=5,63%. Az oltás tehát 0,97/5,63=17,2%-ára csökkentette a megbetegedési kockázatot! A hatásossága számszerűen 100-17,2=82,8% – ebből a kerekítés miatt lesz 82,9% a valódi érték, mert az átoltottság nem pontosan 92,9% volt, de a szerzők a cikkben természetesen a teljesen pontos értékkel számoltak.)
Fontos azonban hozzátenni (az esetleges nem kontrollált confounding-on túl talán ez a legnagyobb limitációja ennek a vizsgálatnak), hogy ezeket az értékeket nagyon kis esetszámokból kellett becsülni, egy-két tucatnyi betegből, így nagy bennük a természetes ingadozásból fakadó bizonytalanság (például a legjobb tippünk a hatásosságra ugyan az impresszív 82,9%, de az adatok valójában 24,1%-tól 95,2%-ig minden értékkel kompatibilisek a szokásos megbízhatósági szinten). Ezen ismét csak az fog segíteni, ha várunk még egy picit, különösen, hogy most a több beteget hozó téli időszak fog következni.
Ez volt tehát a Farrington-féle screening eljárás. Hagyományos kohorsz vagy eset-kontroll vizsgálat – ami a még magasabb bizonyítóerejű lenne – tudomásom szerint még nem készült a Bexsero klinikai hatásosságának vizsgálatára.
Klinikai kísérletek
...azaz olyan vizsgálatok, melyben a kutatást végzők befolyásolják, hogy ki kap oltást és ki nem (és ilyen módon megtehető, hogy véletlenszerűen adják be).
Noha a confounding elleni védettség miatt ez a legnagyobb bizonyítóerejű módszer, ilyen nem készült és minden bizonnyal soha nem is fog készülni a Bexsero-ra, a betegség ritkasága miatt. (Ezt most természetesen a klinikai végpontra, tehát a megbetegedésre értem. Immunológiai végponttal nagyon is lehet ilyet csinálni, olyannyira, hogy épp ilyenek alapján törzskönyvezték a vakcinát.) Amint az előbbi linken szereplő írásban részletesen is körbejártam, ilyen ritka betegségnél lehetetlen a kísérletes vizsgálat, mert akkora méretű csoportokra volna szükség, melyekkel a kísérlet már kivitelezhetetlen. (Pláne, ha érdemi nyájimmunitási hatása is van az oltásnak.)
Szekunder hatásosság
...azaz az a kérdés, hogy az oltás adta védelem hogyan gyengül idővel.
Ebben a kérdésben két új tanulmány jelent meg (természetesen mindkettő immunológiai végponttal, a klinikai végpontos vizsgálatokhoz értelemszerűen még nem telt el elég idő): Iro és mtsai azt találták majdnem 500 gyerek utánkövetése alapján, hogy 3 alapimmunizáló dózis után akár 12, akár 18, akár 24 hónapos korban adtak negyedik dózist, 4 éves életkorra a protektív titerrel rendelkezők száma nagyon hasonlóan alakult, a legszerencsésebb baktériumizolátummal szemben 89-100%, de a legpechesebb esetében mindössze 8-12%. (Jó hír azonban, hogy egy ötödik oltással jól frissíthető volt.) Snape és mtsai azt vizsgálták mintegy 1500 gyermek bevonásával, hogy a három alapimmunizáló oltás után hogyan alakul a védelem a negyedik dózis előtt: 12 hónapos korban 96-100% és 18-35% között alakult a protektív titerrel rendelkezők aránya baktériumizolátumtól függően, 24 hónapos korban már csak 82-94% és 7-13% között.
Összefoglalva megállapítható, hogy bár az izolátumtól függően rendkívül eltérő ráták miatt nehéz meghatározni, hogy vajon összességében az effektív (klinikai) védelem meddig tart, de valószínűleg gyorsan – akár már 10-20 hónapos nagyságrendben – gyengül. Fontos azonban itt is észben tartani, hogy a meningococcus B okozta invazív megbetegedések kockázata erősen koncentrált az első egy-két életév környékére, így egy átmeneti védelemnek is nagyon komoly jelentősége lehet. Ezen adatok alapján azonban arra nem számíthatunk, hogy a csecsemőköri immunizálás magasabb életkorban is védelmet ad (legalábbis emlékeztető oltás nélkül).
Biztonság
Érdemi biztonsági problémáról nem jelent meg közlemény a Bexsero kapcsán. (Egy elképesztően ritkán használt gyógyszerrel együttadva hemolízist okozhat egy hatósági állásfoglalás szerint; illetve egy német csoport beszámolt 1 (azaz egy) súlyos, de szerencsére szinte maradéktalanul gyógyuló lokális reakcióról (felsővégtagi diszfunkció: myositis, periostitis, vasculitis) az oltás következtében.)
Ez feltétlenül jó hír önmagában is, hiszen minél nagyobb/gyakoribb disznóságot okozna, annál valószínűbb, hogy arról tudnánk, márpedig az angolok rengeteg oltást (több mint 1 millió dózist!) adtak be, így egyértelműen biztató, hogy ennek ellenére sem derült ki semmilyen probléma.
Más kérdés, hogy a cikkünkben annak idején megfogalmazott legfontosabb konkrét aggodalom (Kawasaki betegség) kapcsán eddig még nem jelent meg célirányos vizsgálat. (Egyetlen – kanadai – vizsgálat ugyan kitért erre is, ám abban olyan kevés alany, illetve rövid utánkövetés volt, hogy eleve lehetetlen volt, hogy ki tudja mutatni a várható mértékű növekedést, még ha van is ilyen.)
Erre is ugyanaz vonatkozik, mint a hatásosságra: csak várni kell, valószínűleg nem is sokat, hogy elég adat gyűljön össze, és biztosabbat tudjunk mondani a kérdésben.
Az angolok mindenesetre ebben a kérdésben is meglehetősen módszeresek; 2016 októberében közölték a Kawasaki betegség előfordulását különböző oltások után, de még a Bexsero bevezetését megelőzően. Ez azért nagyon fontos, mert lényegében megadja a baseline kockázatot, azaz az oltás nélküli (mármint Bexsero nélküli) kockázatot; a Bexsero bevezetését követően így már van mihez hasonlítani az adatokat! Ahogy az előbbi linken is kifejtettem, ez azért roppant lényeges, mert lehetővé teszi oltásbiztonsági következtetések levonását pusztán passzív adatok alapján.
Addig is amíg a szisztematikus vizsgálatok eredményei megérkeznek, el tudom mondani, hogy a Parikh-cikk levelező szerzője arról tájékoztatott (emailben rákérdeztem erre nála), hogy a Kawasaki betegség incidenciája nem növekedett meg Angliában az oltási program beindítása óta. Ez – még ha el is tekintünk attól, hogy a "személyes közlés" típusú hivatkozás önmagában sem a legerősebb forrás – alacsony bizonyítóerejű érv, de mindenképp jó hír.
Költség-hatékonyság
Elkészültek az első elemzések Németországra (Christensen és mtsai), Franciaországra (Lecocq és mtsai) és Olaszországra (Gasparini és mtsai). Ezek azt mutatták, hogy egy minőséggel korrigált életév megmentése a Bexsero-val (országtól és pontos szcenáriótól függően) jellemzően 200-500 ezer euró körül alakul, ami horribilis összeg, és így – különösen az alacsony incidenciájú országokban, mint amilyen mellesleg hazánk is – a jelenlegi árszabás mellett fel sem merül, hogy költség-hatékony legyen.
(Ez természetesen csak az állam számára fontos, aki közpénzből veszi a vakcinát, tehát mások pénzét költi rá. Ha valaki a saját pénzéből veszi meg mondjuk a gyermekének a vakcinát, akkor nem kell, hogy ilyen szempontjai legyenek: a saját gyermekünket akár nagyon drágán is meg akarhatjuk védeni egy nagyon ritka betegséggel szemben is.)